Tuberculose Latent: transmission, diagnostic, facteurs de risque, des recommandations
Abstrait:
En 2017, 10,0 millions de nouveaux cas de maladie de la tuberculose (TB) ont enregistré, impliquant 5,8 millions d' hommes, 3,2 millions de femmes et 1,0 millions d' enfants. C'est un problème de santé mondial dans le monde entier. Dans la même année , 1,3 million de décès en raison de la tuberculose, ce qui ce qui en fait l' un des 10 causes de décès et la principale cause d'un seul agent infectieux.
Environ 1,7 milliard de personnes, 23% de la population mondiale, on estime avoir une infection tuberculeuse latente, et sont donc à risque de développer la maladie de la tuberculose active au cours de leur vie.
Ici, nous passons en revue l'occurrence de transmission, le diagnostic et les facteurs de risque de tuberculose latente, pour améliorer les soins de la tuberculose latente à l'échelle mondiale.
Mots - clés: tuberculose latente, la transmission, le diagnostic, Mycobacterium ,
Introduction:
En 1882, la Mycobacterium tuberculosis (MTB) a été découvert par Robert Koch. « Tous ceux qui mélangent avec le patient de la tuberculose ont été infectées, mais sont restés bien aussi longtemps qu'ils ont pris soin d'eux - mêmes et ont gardé le sol dans des conditions défavorables pour la croissance de la semence » , écrit par William Osler en 1909 [1] .
En 2017, 10,0 millions de nouveaux cas de maladie de la tuberculose (TB) inscrits, qui comprenait 5,8 millions d' hommes, 3,2 millions de femmes et 1,0 million de jeunes. C'est un problème médical dans le monde entier. Dans le même temps 1,3 million de passage à la lumière de la tuberculose, ce qui en fait l' une des 10 principales raisons de la mort et la source principale d'un opérateur irrésistible solitaire [2] .
Le point de départ de l'épidémie de tuberculose est identifiée à partir de l'infection à Mycobacterium tuberculose latente (LTBI). Récemment, le poids mondial de la tuberculose M. a été réévalué à 24% [3] .
Environ 1,7 milliard de personnes, 23% de la population totale, sont évalués pour avoir une contamination de la tuberculose inactive, et sont ainsi en danger de créer maladie TB dynamique au milieu de leur vie, comme indiqué par l' Organisation mondiale de la santé (OMS) [2] .
Le taux global de baisse de l'incidence de la tuberculose est actuellement de 1,5% et devra augmenter à 4% 5% d'ici 2020 et à 10% par an d' ici 2025 pour répondre à l'Organisation mondiale de la Santé fin TB objectifs de la Stratégie (figure 1) [4]
transmission de la tuberculose:
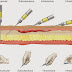
Une cascade simple pour la transmission de la tuberculose est proposée dans laquelle un cas source de la tuberculose génère des particules infectieuses, qui survivent dans l'air et sont inhalées par un individu sensible, qui peuvent être infectés et qui a alors la possibilité de développer la tuberculose. Les interventions qui ciblent des bactéries, hôte, ou des catalyseurs du comportement de transmission interrompront la tuberculose transmission et d' accélérer la baisse de l'incidence de la tuberculose et de la mortalité [5] . Récapitulant en 5 étapes (Figure 02):
ü Étape 01: cas source
ü Étape 02: aérosolisation
ü Étape 03: la survie dans l'air
ü Étape 04: l'exposition et l'inhalation
ü Étape 05: infection
Qui transmet l'infection?
L'infectiosité d'une personne avec la tuberculose est plus élevé, ainsi que le degré de positivité frottis augmente, ce qui signifie que la personne avec la tuberculose pulmonaire à frottis positif est très contagieux. Au Pérou, une grande étude a comparé le risque infectieux dans les ménages à frottis négatif à frottis positif et, cette étude a montré que personne frottis positif a un risque plus élevé de maladies infectieuses, de même, il a constaté qu'il existe un faible risque d'infection à frottis personnes séronégatives [6] . Cependant, peut également trouver la transmission de la tuberculose chez les personnes atteintes à frottis négatif [7] . La toux est la plupart des aérosols infectieux d'efficacité par les cisailles sécrétions respiratoires contenant M, des bactéries de la tuberculose, des voies aériennes provoquée par une manoeuvre expiratoire forcé, contre le chant, les éternuements, cris ou autres symptômes respiratoires [7] .
La tuberculose compréhension qui viciée par le VIH, en particulier ceux qui sont dans la coupe immunosuppression de bord, ils ont été acceptés pour avoir moins de probabilité à cette séronégatifs du patient points avec TB pour transmettre à l' unité familiale, vraisemblablement en raison d'une probabilité plus remarquable d'avoir bacilloscopie la tuberculose négative et une longueur plus courte de irresistibleness en raison du mouvement de plus en plus rapide à la mort [8, 9] .
Site de l'événement de transmission
En 1905, Robert Koch a dit dans son discours du prix Nobel: « la tuberculose a été appelé clairement, et tout à fait à juste titre, une maladie d'hébergement » [10] .
Lorsque l'âge du contact des ménages est inférieur à 15 ans et les cas index sont frottis positif, la transmission de la tuberculose les plus est probablement arrivé [6, 11] .
En outre, en haute charge de la tuberculose, dans les mines, les lieux de travail, les écoles, les transports en commun et les établissements de santé, la transmission de la tuberculose est donc susceptible de se produire en dehors du ménage [9, 11-18] .
risque personne
Des revenus faibles et moyens pays; dans les 95 contacts études d'enquête, la prévalence de M. était de 51,5% chez les contacts. De plus, le risque d'infection par la tuberculose est patients atteints du VIH et qui est <5 ans [19] .
En conséquence, les contacts plus étroits avec les patients atteints de tuberculose plus de risque d'être infectées est plus élevé, ce qui conduit à progresser à la tuberculose, en particulier dans les premières années d'exposition, lorsque l'infection se produit. [19]
Pour identifier les personnes présentant un risque plus élevé de développer la tuberculose, l'histoire médicale de la personne ou un test simple est nécessaire [5] .
le diagnostic de la tuberculose
test cutané à la tuberculine
TST est encore à l' heure actuelle le test le plus généralement utilisé et accessible pour l'analyse de la contamination tuberculeuse. À la suite de la maladie de la tuberculose Mycobacterium, un cours de réactions insusceptible résultats activés par les macrophages initiés et complété par les lymphocytes T. Deux systèmes de insusceptibilité intervenu de cellules distinctives se traduisent par les deux assurances, intercéda cytokines byTh1 (interleukine 2, l' interleukine 12 et l' interféron gamma [IFN-γ]), et du type reportée susceptibilité excessive, intervenus par des chimiokines [20] .
La contamination par M. résultats de la tuberculose dans une réponse différée touchiness sorte excessive aux antigènes a obtenu de la forme de vie, qui est la prémisse de la TST. l'utilisation légitime de la TST a besoin d'informations de l'antigène utilisé, la raison de la réponse immunologique à cet antigène, la procédure correcte de la supervision et lisant attentivement le test, et les conséquences de l'implication épidémiologique et clinique à l'essai. Au moment où le matériau est infusé intradermique, un exemplaire différé réponse touchiness de l'extrême se produit chez le patient contaminé. La procédure sous-jacente de la contamination aiguisant suivante prend environ 6 à environ deux mois, avec les lymphocytes T aiguisée dans la création de centres lymphatiques territoriaux et entrer dans la diffusion. l'incitation de ces lymphocytes par perfusion intra-cutanée des résultats tuberculiniques dans la réponse de la peau endurcie d'un résultat positif. Le induration est à cause de cellule fi ltration intercédé par les lymphocytes aiguisées. Thereactionismaximalat48to 72 h et après que peu à peu brouille, malgré le fait qu'il va habituellement pendant plus de 96 h. Deux sortes d'arrangements tuberculiniques ont été utilisés, la vieille tuberculine (OT) et subordonnée fi ée protéines puri (PPD)[20, 21] .
Tuberculine PERSPECTIVE HISTORIQUE
Tuberculine a été construit 10 ans après Robert Koch a trouvé bacillaire et en outre une technique pour le développement dans la culture pure en 1882. Il pensait à cette volonté de la chaleur désinfectée sociétés de bacilles tuberculeux qui étaient on filtre et concentré et contenait des protéines tuberculeuses. Il a été d'abord utilisé et vantée comme réparatrice. Dans tous les cas, l'estimation de la guérison de la préparation était frustrant; en tout cas, il a incité la divulgation de l' estime analytique de la tuberculine. Depuis le premier arrangement, connu sous le nom OT (ancien tuberculine), était un élément fi ILLIMITÉE ned avec le matériau présent inessentiel, une réponse positive est venu sur le court affectability être démonstratif de la maladie avec M. tuberculosis. OT était accessible à différents tests de coupe [21] .
PPD dérivée de protéines purifiées
a été initialement créé par Florence Siebert en 1939 à l'Institut Phipps à Philadelphie, Pennsylvanie. Il est disposé encourager de filtrats de OT avec du sulfate d'ammonium ou corrosive trichloroacétique. La référence matériau standard pour tous tuberculine est PPD-S. En 1972, le Bureau des produits biologiques de la Food and Drug Administration a ordonné que la partie de test standard de tous Tween contenant tuberculine PPD autorisé pour une utilisation chez les personnes naturellement comparable à 5 unités de tuberculine (TU) de PPD-S [21, 22] .
La définition de infectionisapositivereactionto5TU tuberculeuses de PPD [22] . Tween 80 est ajoutée au diluant de PPD pour maintenir un matériel antigénique d'être consommée par les supports de verre et de plastique et de seringues, de cette manière la force d' anticiper la diminution de la planification. Antigène PPD est contrôlé par différents tests de coupe et par le test de Mantoux intradermique. Les différentes qualités de coupe et PPD de 1 250 et TU ne sont pas exactes et ne sont jamais utilisés à nouveau.
Test de Mantoux
Le test de Mantoux est réalisée par voie intradermique perfusion de 0,1 ml de tuberculine PPD (5 TU) dans la peau de la partie palmaire de l' avant- bras. Une seringue en matière plastique de la partie solitaire est utilisé avec une aiguille de 26 à 27 vérifier. La perfusion est terminée avec l'inclinaison de l' aiguille vers le haut. Un unique papule de 6 à 10 mm de largeur doit en résulter. La meilleure partie possible est importante; plus la partie, plus la réponse. Flimsier doses produisent des réponses Littler. Le test est lu attentivement dans les 48 à 72 h [21] .
La signi fi de test repose sur la proximité ou de la non - apparition induration. La proximité de l' induration est commandée par contact. La distance à travers de l'induration est estimé transversalement. Erythème n'est pas considéré. La durée de l' induration (en millimètres), la qualité de l' antigène et le numéro de colis, la date des essais, et la date de lisant attentivement sont tout à fait enregistrées. Réponses à PPD sont peu favorables étranges. Certaines personnes fragiles peuvent créer une ulcération à proximité ou un arrangement vésiculaire. La fièvre et lymphadénopathie peuvent également se produire. A côté de quartier compte de la blessure, pas spéci fi que le traitement est indiqué dans les exemples [21] .
Un nouveau concept de diagnostic de Latent
De façon plus générale les méthodes disponibles pour la détection de l' ITL comprennent le test cutané à la tuberculine (TST) et le test de libération d' interféron-gamma (IGRA) [23] .
bien que généralement le TLIG est rapporté pour obtenir des résultats de spécificité plus élevée en raison de l'utilisation d'antigènes qui sont spécifiques à M. tb [24] . Le TST, qui utilise des antigènes partagés entre les espèces mycobactériennes, souffre de la spécificité relativement faible en raison de la réponse de faux positifs. des personnes qui ont été exposés à des mycobactéries environnementales ou le vaccin BCG [23] .
Araujo et al. [25] a récemment exploré la réponse des personnes nouvellement infectées à plusieurs
antigènes associés à la latence (LAA) au cours d'une année, récoltant quelques aperçus dans réponses de l' hôte peut annoncer la progression vers une maladie active. La réactivité des lymphocytes T à l' hémagglutinine liaison de l' héparine (HBHA) a été proposé pour prédire le risque de réactivation [26] . Dans une population séropositive, la réponse des lymphocytes T à HBHA était corrélée négativement avec la réactivation [27] , ce qui confirme qu'une réponse des lymphocytes T positifs à HBHA peut indiquer qu'un patient continuera à contenir la maladie.
antigènes associés à la latence (LAA) au cours d'une année, récoltant quelques aperçus dans réponses de l' hôte peut annoncer la progression vers une maladie active. La réactivité des lymphocytes T à l' hémagglutinine liaison de l' héparine (HBHA) a été proposé pour prédire le risque de réactivation [26] . Dans une population séropositive, la réponse des lymphocytes T à HBHA était corrélée négativement avec la réactivation [27] , ce qui confirme qu'une réponse des lymphocytes T positifs à HBHA peut indiquer qu'un patient continuera à contenir la maladie.
De Groote et al. [28] a également trouvé des niveaux plus élevés de granzyme B dans le sang des patients ITL,
soulignant l'importance du système immunitaire adaptatif dans le maintien de l ' ITL et pointant vers granzyme B comme un indicateur possible du risque de réactivation réduite.
soulignant l'importance du système immunitaire adaptatif dans le maintien de l ' ITL et pointant vers granzyme B comme un indicateur possible du risque de réactivation réduite.
Les facteurs de risque de la tuberculose:
VIH coinfection:
Connu comme le plus facteur de risque fort de réactivation de la tuberculose [29] . Selon différentes études, l' infection par le VIH pourrait conduire de 10 à 100 fois plus élevé risque de réactivation de l' infection LTB [30-32] .
En 2019, l'OMS règles relatives à la contamination et l' aversion lutte contre la tuberculose ont démontré l'importance du traitement ITL chez les patients atteints du VIH dans les deux bas et les pays de haute rémunération [33] .
Le long de ces lignes, l'OMS a suggéré que tous les patients atteints du VIH qui ont des résultats de test de dépistage obscur ou positif et ont aucune preuve de la prophylaxie get TB dynamique, en dépit du fait que les patients ayant un résultat positif TCT ou TLIG peuvent bénéficier plus d' un traitement préventif. Pour les patients VIH avec les résultats des tests de dépistage négatif, les médecins doivent évaluer leurs risques de bacilles tuberculeux et choisir le traitement doit être recommandé [34] .
diabète sucré
Les patients qui ont diagnostiqué avec le diabète sucré (DM) ont un risque plus élevé de contracter une infection latente de la tuberculose active [35] . 15% des patients de la tuberculose pourrait être liée à DM.
OMS cadre de collaboration pour la tuberculose et le DM recommandé le dépistage de dépistage bidirectionnel à la fois tous les patients qui ont la tuberculose ou le diabète sucré [36] .
Une étude des patients atteints de DM donne un résultat que lorsque l'hémoglobine A1c niveau (HbA1c) est supérieure ou égale à 7% le risque de tuberculose active est trois fois plus que ceux qui ont HbA1c moins de 7% [37] . Des sueurs nocturnes, fièvre, dyspnée, et la perte de poids sont les symptômes cliniques chez un patient qui ont DM [37] . Même le patient qui utilisent l' insuline plus les 40 unités ont un risque plus élevé pour la tuberculose plus que les patients consomment moins fait.
Habituellement, les femmes, les personnes âgées et obèses considèrent comme des patients TB et diagnostiqués précédemment de DM. A l'inverse, les patients atteints de tuberculose et DM nouvellement diagnostiqués sont des hommes et les jeunes, ainsi que d'avoir un niveau inférieur de HbA1c [38] .
Fumeur
La tuberculose taux sont plus élevés dans les pays sous - développés ou en développement, d' où 1,3 milliard de consommateurs de tabac dans le monde entier en direct [39] .
En ce qui concerne tabagisme rôle dans la pathogenèse de la tuberculose, ont une relation à réduire la réponse immunitaire, à un dysfonctionnement ciliaire et à des défauts dans la réponse immunitaire de l'infection macrophage augmentation de la tuberculose M. [39] . La mort due TB est neuf fois plus élevé chez les fumeurs par rapport à jamais l' usage du tabac dans sa vie [40] .
En 2017, une étude prospective en Chine rurale, confirment que le tabagisme est important facteur de risque particulier dans les anciens fumeurs pour une infection de la tuberculose, ainsi que de donner des preuves solides de la relation entre les personnes qui ont les antécédents de tabagisme et le risque de tuberculose de talents [41] .
Examens en cours recommandent que la reconnaissance de la tuberculose au ralenti avec des stratégies d' IFN-y, la mesure des résultats faux négatifs est plus élevé chez les fumeurs que chez les non - fumeurs, et que le tabagisme affecte négativement les séquelles du traitement de la tuberculose [42] .
Verre d'alcool
Dans le monde, la consommation d'alcool est une habitude normale, ce qui pourrait provoquer une dépendance à beaucoup de gens. L' alcool est considéré comme l' un des 5 meilleurs facteurs de risque de maladies différentes et la mort. Il a été un facteur causal dans plus de 200 maladies dans le monde [32] . De tuberculose cas, environ 10% sont liés à l' alcool [43] .
Partenaire des personnes en question de l' utilisation de l' alcool a été poursuivi pendant une longue période, dans un rapport prévu à New York, a montré que l'apparition de la tuberculose est plusieurs fois la fréquence a analysé la coordonnée à l' âge tout compris communautaire [44] .
en Chine, une étude de cohorte prospective des adultes suivis pendant 16,8 ± 5,2 années [45] . Le résultat a montré l'association entre la consommation d'alcool et l'augmentation de la tuberculose risque, ce qui est plus un plus un risque plus élevé lorsque l' alcool (≥ 2 verres par jour) et le tabagisme sont combinés ensemble [46] .
Consommation de drogues illicites
La relation entre la consommation de drogues illicites et la tuberculose augmente en fonction des données épidémiologiques, en raison de l' être humain, l' aspect économique, social et politique , il conduit à un problème de santé publique [47] .
L'utilisation de poudre ou de roches a été trouvé, dans deux études distinctes [48, 49] , à relier légitimement avec la prédominance de la dynamique et la tuberculose inactive; des retards dans les taux plus élevés de Retraitement; et le développement de souches multirésistantes en toute sécurité; conclusion de la maladie; résistance avec et l' abandon du traitement.
Aux États - Unis, une enquête sur 147 patients hospitalisés qui trouver des maladies mentales, a démontré que l'utilisation de roches a une association avec un test cutané positif PPD. Le risque chez les clients des médicaments est plus élevé et les clients contraste non tranquilliser [50] .
Il y a un grand besoin des professionnels de la santé et les gouvernements du monde entier pour créer de nouvelles stratégies et de nouvelles politiques pour contrôler l'usager de drogues dans la société, en raison de l'augmentation des usagers de drogues dans de nombreux pays, qui est en corrélation avec la maladie de l' infection de la tuberculose [ 35] .
Tuberculose Latent recommandations d'infection
Contact étroit TB
La population qui a eu un contact étroit avec les patients d'infection de la tuberculose sensible aux médicaments doit être dépistage et le traitement doit être administré en priorité, en raison de la probabilité d'une progression précoce de la maladie peut être observée. En outre, une plus grande priorité doit être appliquée pour l'enfant lorsqu'un contact patient tuberculeux est arrivé [51] .
Risque de forme sever des dieses pourrait être augmenter particulièrement chez ceux qui sont âgés de moins de cinq ans. L'épidémie mortelle sur l'écran générique est avéré être un traitement fiable, fourmi non tuberculeuses tuberculeuse avant le traitement conventionnel [52] .
Compte tenu des obstacles logistiques à l'utilisation des TST dans les pores restreints et une excellente résistance à la prophylaxie pédiatrique, un traitement expérimental peut être utile pour les jeunes enfants nouvellement créés. Pour les enfants le traitement efficace implique le même adulte antibiotiques ITL, avec une dose dose ajustée en fonction du poids [53] .
Le groupe le plus important de contact recommandé par l' OMS pour le traitement est les enfants de moins de 5 ans et les personnes infectés par le VIH, compte tenu de leur sensibilité au développement de maladies graves. Cependant, ces lignes directrices reconnaissent l'importance de fournir des soins préventifs pour toutes les personnes infectées, peu importe l'âge ou les maladies associées, dans la mesure du possible [51] .
Les nouveaux migrants
Dans les zones de faible prévalence, la tuberculose est plus fréquente chez les immigrants nouvellement arrivés dans la zone touchée. Pour réduire de manière significative la tuberculose dans un tel environnement, vous devez prévenir l' infection des immigrants infectés par la tuberculose. Essais de prévention de la tuberculose active est réalisée dans de nombreux environnements, y compris les Etats-Unis, en Europe, en Australie et au Canada. Cependant, jusqu'à récemment, le test de la tuberculose latente n'a pas été recommandé. Le CDC a conclu qu'il fournirait des avantages économiques nets correspondant si le dépistage des individus dans certains pays à haut risque pour une ITL serait possible [54] . Au Royaume - Uni, les nouveaux immigrants âgés de moins de 35 ans sont sélectionnés dans les pays où l' incidence de la tuberculose de 150/100 000 [55] .
Cette politique est basée sur l'hypothèse que la toxicité du traitement sera relativement faible par rapport aux intérêts à long terme des individus et des groupes de la population. Reconnaissant que la plupart déplacement local se produit entre les immigrants; cela reflète la dynamique de croissance pour les tests et un traitement de LTI dans les pays riches en ressources [56] .
En fin de compte, l' éradication de la tuberculose dans les pays à faible prévalence et un grand nombre d'immigrants réduira agressivement les épidémies de tuberculose dans les pays à forte charge [57, 58] .
immunodéprimés
Le risque de la reprise de la tuberculose est augmentée chez les personnes immunodéprimées, telles que mal contrôlé du diabète sucré [59] , l' insuffisance rénale chronique [60] , ou un traitement avec le facteur de nécrose tumorale des inhibiteurs (TNF) [61] .
Ces facteurs de risque pour les facteurs médicaux doivent être pris en compte lors de l' évaluation du rapport des risques et le facteur gagnant d'un patient particulier ITL. Analyse la modélisation de la solution a montré que la plupart des dommages à l' abri des patients bénéficie du traitement de la LTBI [62] .
Cependant, il y a des facteurs supplémentaires qui devraient être considérés comme une solution pour déterminer l'état de la dépression du système immunitaire. Dans certaines populations, la précision de la prévalence et le test MTBN de LTTBI ( en particulier le rapport des résultats faussement négatifs de TST et TDIG) aura un effet significatif sur les coûts et avantages du programme de dépistage [57] .
Les références
1. TE Dobbs, MK, AIDS Therapy E-Book. . 2008, PA: Elsevier: Philadelphie.
2. WHO, Global tuberculosis reporte 2018. 2018, France: Paris.
3. Houben, RM et PJ Dodd, la charge mondiale de l' infection tuberculeuse latente: Une Réestimation en utilisant la modélisation mathématique. PLoS Med, 2016. 13 (10): p. e1002152.
4. Churchyard, G., et al,. Ce que nous savons la tuberculose Transmission: Aperçu. J Infect Dis, 2017. 216 (suppl_6): p. S629-S635.
5. Dowdy, DW, et al,. La transformation de la lutte contre la tuberculose: ciblage de catalyseurs de transmission. Clin Infect Dis, 2014 , 59 (8): p. 1123-9.
6. Zelner, JL, et al., Des risques spécifiques à l' âge de la tuberculose infection des expositions des ménages et des communautés et des possibilités d'interventions dans un cadre de haute charge. Am J Epidemiol, 2014. 180 (8): p. 853-61.
7. Turner, RD et GH Bothamley, la toux et la transmission de la tuberculose. J Infect Dis, ici à 2015. 211 (9): p. 1367-1372.
8. Huang, CC, et al., L'effet de l' immunosuppression liés au VIH sur le risque de transmission de la tuberculose aux contacts familiaux. Clin Infect Dis, 2014 , 58 (6): p. 765-74.
9. Corbett, EL, et al., Épidémiologie de la tuberculose dans une population ayant une prévalence élevée du VIH pourvu d' un diagnostic amélioré des maladies symptomatiques. PLoS Med, 2007. 4 (1): p. E22.
10. Koch, R., Le Prix Nobel , en conférence Nobel . 2014, Stockholm, Suède: Nobel Media.
11. Andrews, JR, et al., L' intégration de contacts sociaux et des données environnementales dans l' évaluation de la transmission de la tuberculose dans un township sud - africain. J Infect Dis, 2014. 210 (4): p. 597-603.
12. Andrews, JR, C. Morrow et R. Wood, Modélisation du rôle des transports en commun dans le maintien de la transmission de la tuberculose en Afrique du Sud. Am J Epidemiol, 2013. 177 (6): p. 556-61.
13. Yates, TA, et al., La transmission de la tuberculose Mycobacterium dans un contexte de forte charge de morbidité. Lancet Infect Dis, 2016. 16 (2): p. 227-38.
14. Churchyard, GJ, et al., Un essai de masse isoniazide thérapie préventive pour le contrôle de la tuberculose. N Engl J Med, 2014. 370 (4): p. 301-10.
15. . Telisinghe, L., et al, la prévalence de haut dans une prison sud - africaine: la nécessité d' un dépistage de la tuberculose de routine. PLoS One, 2014. 9 (1): p. e87262.
16. Johnstone-Robertson, S., et al,. La tuberculose dans une prison sud - africaine - une analyse de modélisation de transmission. S Afr Med J, 2011. 101 (11): p. 809-13.
17. Escombe, AR, et al., Le risque de transmission de la tuberculose et le contrôle des infections dans un service d'urgence à l'hôpital à Lima, au Pérou. Int J Tuberc Lung Dis, 2010 , 14 (9): p. 1120-6.
18. Escombe, AR, et al., La lumière ultraviolette supérieure la chambre et l' ionisation négative de l' air pour prévenir la tuberculose transmission. PLoS Med, 2009. 6 (3): p. E43.
19. . Fox, GJ, et al, enquête Contact pour la tuberculose: une revue systématique et méta-analyse. Eur Respir J, 2013. 41 (1): p. 140-56.
20. Orme, IM et AM Cooper, Cytokine / cascades chimiokines dans l' immunité contre la tuberculose. Immunol Today, 1999 , 20 (7): p. 307-12.
21. Lardizabal, AA et LB Reichman, le diagnostic de l' infection tuberculeuse latente. Microbiol Spectr, 2017. 5 (1).
22. American Thoracic Society. Normes de diagnostic et la classification de la tuberculose et d' autres maladies mycobactériennes (14e édition). Am Rev Respir Dis, 1981. 123 (3): p. 343-58.
23. . Mazurek, GH, et al, directives mises à jour pour l' utilisation Interferon Gamma Release Assays pour détecter l'infection à Mycobacterium - États-Unis, 2010. MMWR Recomm Rep, 2010. 59 (Rr-5): p. 1-25.
24. Pai, M. et M. Behr, de Mycobacterium Latent Infection et l' interféron gamma Release Assays. Microbiol Spectr, 2016. 4 (5).
25. de Araujo, LS, et al., Profil de la réponse interféron-gamma à des antigènes de latence associés et nouveaux exprimés in vivo dans une cohorte de sujets récemment exposés à Mycobacterium tuberculosis. La tuberculose, 2015. 95 (6): p. 751-757.
26. Immunologie Signatures Identification différentes étapes de Mycobacterium de Latent Infection et Discriminating Latent de la tuberculose active chez les humains. 2015. 6 (341).
27. Delogu, G., et al., Absence de réponse à la HBHA chez les patients infectés par le VIH avec la tuberculose infection latente. Scand J Immunol, 2016. 84 (6): p. 344-352.
28. De Groote, MA, et al., Très multiplexé Analyse Protéomique de QuantiFERON surnageants Pour identifier Biomarqueurs de Latent infection tuberculeuse. J Clin Microbiol, 2017 , 55 (2): p. 391-402.
29. Antonucci, G., et al., Facteurs de risque de tuberculose chez les personnes infectées par le VIH. Une étude de cohorte prospective. Le Groupe d' étude italienne de la tuberculose et le SIDA (Gista). Jama, 1995. 274 (2): p. 143-8.
30. Horsburgh, CR, Jr. et EJ Rubin, pratique clinique. L' infection tuberculeuse latente aux États-Unis. N Engl J Med, 2011. 364 (15): p. 1441-8.
31. Landry, J. et D. Menzies, la chimiothérapie préventive. Où est - il nous obtenu? Où aller? Int J Tuberc Lung Dis 2008, 12 (12): p. 1352-1364.
32. OMS, RISQUES EN SANTÉ MONDIALE: La mortalité et le fardeau de la maladie attribuable à des risques majeurs sélectionnés . 2009, Suisse: Genève.
33. L' OMS, l' OMS directives sur la prévention des infections et la lutte antituberculeuse . 2019, Organisation mondiale de la Santé: Genève.
34. OMS, Organisation mondiale de la santé . 2019.
35. Silva, DR, et al,. Les facteurs de risque pour la tuberculose: le diabète, le tabagisme, la consommation d'alcool, et l'utilisation d'autres médicaments. J Bras Pneumol, 2018. 44 (2): p. 145-152.
36. . Pizzol, D., et al, la tuberculose et le diabète: perspectives état actuel et futur. Med Int Health Trop 2016. 21 (6): p. 694-702.
37. Dooley, KE et RE Chaisson, la tuberculose et le diabète sucré: la convergence de deux épidémies. Lancet Infect Dis, 2009 , 9 (12): p. 737-46.
38. Restrepo, BI, le diabète et la tuberculose. Microbiol Spectr, 2016. 4 (6).
39. van Zyl Smit, RN, et al,. La santé mondiale du poumon: les épidémies de tuberculose qui entrent en collision, le tabagisme, le VIH et la MPOC. Eur Respir J, 2010. 35 (1): p. 27-33.
40. Wen, CP, et al., La réduction de la tuberculose risque de renoncement au tabac. BMC Infect Dis, 2010. 10 : p. 156.
41. . Zhang, H., et al, une relation dose-réponse du tabagisme à l' infection par la tuberculose: Une étude transversale entre 21008 résidents ruraux en Chine. PLoS One, 2017. 12 (4): p. e0175183.
42. Altet, N., et al., L' évaluation de l'influence de la fumée de tabac directe sur l' infection et de la gestion de la tuberculose active. PLoS One, 2017. 12 (8): p. e0182998.
43. Rehm, J., et al., L'association entre la consommation d'alcool, les troubles liés à l'alcool et de la tuberculose (TB). Une revue systématique. BMC Public Health, 2009. 9 : p. 450.
44. Friedman, LN, et al., La tuberculose, le sida et la mort chez les toxicomanes sur le bien - être à New York. N Engl J Med, 1996. 334 (13): p. 828-33.
45. . Soh, AZ, et al, boire de l' alcool et le tabagisme par rapport au risque de tuberculose active: étude de cohorte prospective. BMJ ouvertes Respir Res, 2017. 4 (1): p. e000247.
46. Hermosilla, S., et al., Identification des facteurs de risque associés à la positivité frottis de la tuberculose pulmonaire au Kazakhstan. PLoS One, 2017. 12 (3): p. e0172942.
47. Deiss, RG, TC Rodwell et RS Garfein, la tuberculose et la consommation de drogues illicites: examen et mise à jour. Clin Infect Dis, 2009 , 48 (1): p. 72-82.
48. Paixao, LM et ED Gontijo, [Profil des cas de tuberculose notifiés et les facteurs associés à l' abandon du traitement]. Rev Saude Publica, 2007. 41 (2): p. 205-13.
49. Rodrigues, IL, et al., [Du traitement de cessation d' exploitation de la tuberculose chez les patients co-infectés par la tuberculose / VIH]. Rev Esc Enferm USP, 2010. 44 (2): p. 383-7.
50. Taubes, T., et al., Le crack et la schizophrénie comme facteurs de risque de réactivité à la PPD dans le double diagnostic. J Addict Dis, 1998 , 17 (3): p. 63-74.
51. Organisation mondiale de la santé , en lignes directrices sur la prise en charge de l' infection tuberculeuse latente . 2015, l' OMS.
52. Triasih, R., et al., Une évaluation prospective de l'approche fondée sur les symptômes de dépistage à la prise en charge des enfants qui sont des contacts de cas de tuberculose. Clin Infect Dis 2015, 60 (1): p. 12-8.
53. Marais, BJ, et al., Dépistage et traitement préventif de la tuberculose. Clin Chest Med, 2009. 30 (4): p. 827-46, x.
54. Bibbins-Domingo, K., et al,. Dépistage de l' infection tuberculeuse latente chez les adultes: États - Unis services préventifs Groupe de travail sur la recommandation Déclaration. Jama, ici à 2016. 316 (9): p. 962-9.
55. Pareek, M., et al,. Le dépistage des immigrants au Royaume - Uni pour la tuberculose latente importée: une étude de cohorte multicentrique et l' analyse coût-efficacité. Lancet Infect Dis 2011, 11 (6): p. 435-44.
56. McBryde, ES et JT Denholm, risque de tuberculose active chez les immigrants: effets de l' âge, la région d'origine et l' heure depuis l' arrivée dans un cadre à faible exposition. Med J Aust, 2012. 197 (8): p. 458-61.
57. Fox, GJ, et al., Le traitement préventif de l' infection, la tuberculose latente promesse et les défis. Int J Infect Dis, 2017. 56 : p. 68-76.
58. Denholm, JT, ES McBryde et GV Brown, évaluation éthique de la politique de dépistage de l' immigration pour l' infection tuberculeuse latente. Australie et Nouvelle - Zélande Journal of Public Health, 2012. 36 (4): p. 325-328.
59. Dobler, CC, JR Flack, et GB Marques, risque de tuberculose chez les personnes atteintes de diabète sucré: une étude de cohorte nationale australienne. BMJ Open, 2012. 2 (1): p. e000666.
60. Dobler, CC, SP McDonald, et GB Marques, risque de tuberculose chez les patients de dialyse: une étude de cohorte nationale. PLoS One, 2011. 6 (12): p. e29563.
61. Solovic, I., et al,. Le risque de tuberculose liée aux thérapies antagonistes du facteur de nécrose tumorale: une déclaration de consensus TBNET. Eur Respir J, 2010. 36 (5): p. 1185-206.
62. Dobler, CC, A. Martin, et GB Marques, bénéfice du traitement de l' infection tuberculeuse latente chez les patients individuels. Eur Respir J, 2015. 46 (5): p. 1397-406.










0 commentaires:
Enregistrer un commentaire