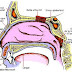
Hémorragie de la délivrance
L'hémorragie
de la délivrance est définie par l'OMS
comme une hémorragie d'origine utérine, survenant
dans les 24 heures suivant l'accouchement, et
responsable d'une perte sanguine estimée à au moins 500 millilitres. C'est une
complication redoutable de l'accouchement qui concerne 5% des femmes, et est la
première cause de mortalité maternelle au cours de la grossesse en France.
Physiopathologie
La
délivrance représente l'expulsion du placenta hors de l'utérus après l'accouchement, normalement en
15 à 30 minutes. Lorsque il est vide, l'utérus se contracte (il possède une
couche musculaire, constitué de fibres musculaires
lisses : le myomètre) afin
d'assurer l'hémostase (l'occlusion des vaisseaux qui
saignent après le décollement du placenta) mécanique : la contraction
utérine entraîne l'occlusion des artères restées béantes
et permet de tarir le saignement. En cas d'hémorragie de la délivrance, cette
hémostase mécanique ne se produit pas et entraîne un saignement abondant et
potentiellement mortel. Cette hémorragie se complique après de (coagulation
intravasculaire disséminée) qui est responsable du saignement (ou
qui aggrave une autre cause). La délivrance physiologique doit respecter 4
points :
·
Délivrance
complète du placenta et de ses membranes
·
Utérus vide
·
Rétraction
utérine satisfaisante
·
Absence de
troubles de la coagulation
Causes
Un utérus
atone est un utérus qui ne se rétracte pas bien après l'accouchement :
lors de l'examen de l'abdomen, on retrouve un
gros utérus mou au lieu d'un globe utérin ferme, sous ombilical. L'atonie entraîne une mauvaise
hémostase mécanique et un saignement prolongé des vaisseaux utérins. Elle est
causée par un travail trop prolongé ayant épuisé le myomètre (ou au contraire
un travail très rapide), une distension utérine pendant la grossesse (grossesse multiple, hydramnios, macrosomie, volumineux fibromes sous muqueux), un nombre de
grossesse élevé (multiparité), l'âge maternel avancé, une tocolyse récente, une anesthésie profonde par halogénés.
Rétention
placentaire
L'utérus ne
peut se rétracter s’il n'est pas totalement vide. C'est le cas lorsque la
délivrance naturelle ne s'est pas faite, ou lorsque la délivrance est
incomplète (présence de fragments de placenta ou de membranes dans l'utérus
malgré la délivrance). Celle-ci est diagnostiquée par l'examen systématique du
délivre par la sage-femme ou l'obstétricien à la recherche d'un cotylédon manquant ou de membranes non
intègres. Au moindre doute, on effectue une révision utérine (la main est
plongée dans l'utérus et l'explore intégralement, sous aseptie stricte et
parfois anesthésie générale).
Troubles de
la coagulation
Ils sont
dominés par la coagulation intra vasculaire disséminée et la fibrinolyse. Ils peuvent entraîner à eux
seuls une hémorragie de la délivrance.
Hypertonie utérine
Lésions
cervicales et vaginales
Prise en
charge et traitement
Traitement
de première intention
L'hémorragie
de la délivrance est une urgence thérapeutique, la rapidité de la mise en place
d'un traitement efficace conditionne le pronostic vital.
·
Si la
délivrance n'a pas eu lieu, délivrance manuelle puis révision utérine. Dans le
cas d'une délivrance naturelle, vérification de l'intégralité du placenta, et
révision utérine systématique.
·
Examen de la
filière génitale sous valves à la recherche d'une plaie cervicale, vaginale,
ou périnéale. Suture de toute plaie,
même minime.
·
Perfusion
d'ocytociques afin de favoriser la rétraction utérine, associée à un massage
utérin.
·
Mesures de réanimation :
o Pose d'une deuxième voie veineuse de bon calibre,
o Bilan biologique : hémogramme, bilan d'hémostase, groupe sanguin, groupe Rhésus, RAI,
o Recherche de signes de mauvaise tolérance
hémodynamique (signes de choc hypovolémique),
mise en place d'une surveillance scopique des constantes vitales (pouls,
pression artérielle,
électrocardiogramme),
o Oxygénothérapie nasale, perfusion de macromolécules, colloïdes plasma frais congelé et culot globulaire en
cas de trouble de la coagulation,
·
Surveillance
du saignement, du globe utérin, de la tolérance maternelle.
En cas d'échec
·
Perfusion de
prostaglandines (en l'absence de
contre-indications)
·
Recherche et
traitement d'une anomalie de la coagulation
·
Tamponnade
utérine
En dernière
intention
Dans les
hémorragies cataclysmiques résistantes au traitement, une sanction chirurgicale ou radio-interventionnelle
doit être envisagée :
·
Ligature
chirurgicale des artères utérines (voir même ligature des artères
hypogastriques
·
Capitonnage
utérin, technique simple permettant de comprimer l'utérus.
·
Embolisation
des artères utérines par micro-particules pendant une artériographie (traitement uniquement
possible dans les hôpitaux pourvus d'un plateau technique de radiologie
interventionnelle)
·
Hystérectomie d'hémostase (ablation de
l'utérus) en ultime intention, lorsque toutes les autres méthodes possibles ont
échoué.
Prévention
·
Délivrance
dirigée par injection d'ocytocique dès la
sortie des épaules de l'enfant. (5 voire 10 UI, selon les protocoles)